RAK ANALNEGA KANALA – kaj je dobro vedeti
Kaj je rak analnega kanala?
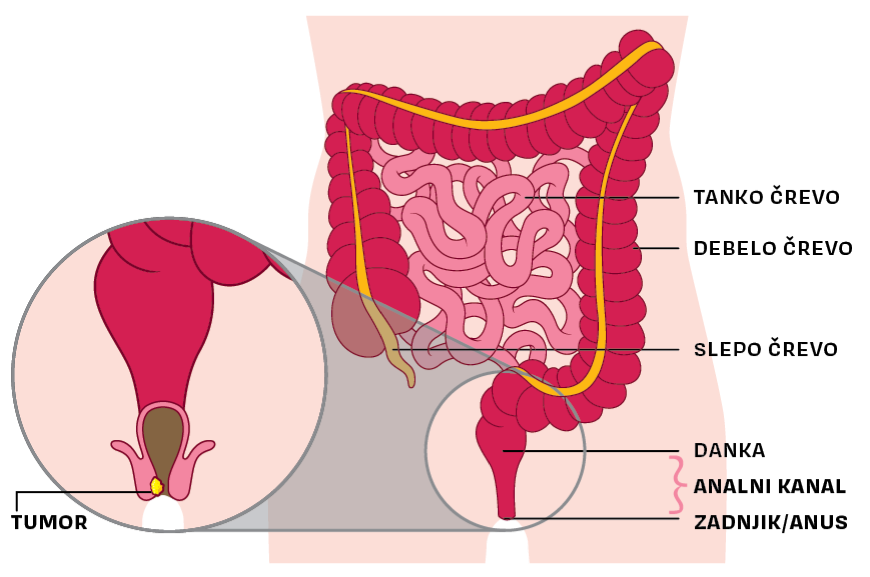 | Rak analnega kanala je redka oblika raka, ki nastane v analnem kanalu – končnem delu debelega črevesja, skozi katerega blato zapusti telo. Analni kanal je dolg približno 2,5–3 cm in ga obdajata notranja in zunanja mišica zapiralka (sfinkter), ki nadzorujeta odvajanje blata. Najpogostejši tip raka je ploščatocelični karcinom, ki nastane iz celic sluznice analnega kanala.
|
Pojavnost je nizka, vendar se v zadnjih desetletjih postopno povečuje, predvsem zaradi okužbe s humanim papiloma virusom (HPV). V Sloveniji vsako leto odkrijejo več deset novih primerov te bolezni. Če bolezen odkrijemo zgodaj, so možnosti za uspešno zdravljenje dobre in je v številnih primerih mogoče ohraniti normalno delovanje analnega kanala in s tem odvajanje blata.
Kako nastane rak analnega kanala?
Rak analnega kanala nastane, ko se celice sluznice analnega kanala začnejo nenadzorovano deliti in nastane bula - tumor. Najpomembnejši dejavnik pri nastanku bolezni je okužba s humanim papiloma virusom (HPV). Več kot 70 % primerov raka analnega kanala je povezanih z visoko rizičnimi tipi HPV, zlasti tipoma 16 in 18. Okužba z virusom lahko povzroči spremembe v celicah sluznice, ki se lahko sčasoma razvijejo v predrakave spremembe in nato v raka. Razvoj bolezni je običajno počasen, zato je zelo pomembno, da ob pojavu simptomov pravočasno poiščemo zdravniško pomoč.
Kaj povečuje tveganje?
Na razvoj raka analnega kanala vpliva več dejavnikov. Najpomembnejši dejavnik tveganja je okužba s humanim papiloma virusom (HPV), zlasti z visoko rizičnimi tipi virusa, kot sta HPV 16 in HPV 18. Ta virusa lahko povzročita spremembe v celicah sluznice analnega kanala, ki se lahko sčasoma razvijejo v raka.
Tveganje je večje tudi pri osebah starejših od 50 let in pri osebah z oslabljenim imunskim sistemom, na primer pri bolnikih z okužbo z virusom HIV ali pri tistih, ki zaradi drugih bolezni prejemajo zdravila za zaviranje imunskega sistema ali so po presaditvi organov. Pomemben dejavnik tveganja je tudi kajenje, ki lahko oslabi obrambne mehanizme telesa in poveča verjetnost nastanka rakavih sprememb.
Na tveganje lahko vplivajo tudi nekateri vedenjski dejavniki, kot so večje število spolnih partnerjev in analni spolni odnosi, saj povečujejo možnost okužbe s HPV. Večje tveganje imajo tudi osebe, ki so v preteklosti že zbolele za rakom, povezanim z okužbo s HPV, na primer rakom materničnega vratu, nožnice ali zunanjega spolovila.
Pomemben preventivni ukrep je cepljenje proti HPV, ki lahko zaščiti pred najpogostejšimi tipi virusa, povezanimi z nastankom raka analnega kanala, ter tako pomembno zmanjša tveganje za razvoj bolezni.Simptomi raka analnega kanala
Simptomi raka analnega kanala so lahko podobni težavam, ki se pojavijo tudi pri drugih boleznih zadnjika (npr. hemoroidih), zato jih bolniki pogosto sprva ne povezujejo z rakom.
Bodite pozorni, če se simptomi ponavljajo:
- krvavitev iz zadnjika,
- bolečina v analnem predelu,
- srbenje in pekoč občutek,
- zatrdlina ali otekline v analnem kanalu,
- spremembe pri odvajanju blata,
- občutek polnosti v zadnjiku,
- povečane bezgavke v dimljah,
- pri napredovali bolezni tudi težave z odvajanjem blata ali inkontinenca.
Če simptomi trajajo več tednov ali se ponavljajo, je pomembno obiskati zdravnika. Kako se postavi diagnoza raka analnega kanala?
Diagnoza raka analnega kanala temelji na kliničnem pregledu in dodatnih diagnostičnih preiskavah, s katerimi zdravniki potrdijo prisotnost bolezni, določijo vrsto tumorja ter ocenijo njegovo razširjenost. Natančna diagnostika je pomembna za izbiro najustreznejšega načina zdravljenja.
Klinični pregled
Diagnostični postopek se običajno začne s pogovorom o simptomih in zdravstveni anamnezi. Zdravnik opravi pregled analnega predela in digitorektalni pregled (pregled zadnjika s prstom), s katerim lahko zazna morebitne zatrdline, bolečino ali druge nepravilnosti v analnem kanalu.
Endoskopske preiskave
Za natančnejši pregled sluznice analnega kanala se uporabljajo endoskopske preiskave, kot so:
- anoskopija, pri kateri zdravnik pregleda notranjost analnega kanala z endoskopom, in
- proktoskopija ali rektoskopija, s katerima pregleda tudi spodnji del danke.
Te preiskave omogočajo natančen pregled sluznice ter odkrivanje sumljivih sprememb.
Biopsija (odvzem tkiva)
Če zdravnik med pregledom opazi sumljivo spremembo, odvzame vzorec tkiva. Ta postopek imenujemo biopsija. Vzorec se nato pregleda pod mikroskopom, kar omogoča postavitev diagnoze raka ter določitev vrste tumorja.
Slikovne preiskave
Po potrditvi diagnoze sledijo slikovne preiskave, s katerimi zdravniki ocenijo velikost tumorja in njegovo morebitno razširjenost na okolna tkiva ali bezgavke.
Najpogosteje se uporabljajo:
- magnetna resonanca (MRI) medenice, ki zelo natančno prikaže tumor in okolna tkiva,
- računalniška tomografija (CT) prsnega koša in trebuha,
- PET-CT, ki lahko pomaga pri odkrivanju oddaljenih zasevkov.
Na podlagi rezultatov vseh preiskav zdravniki določijo stadij bolezni. Pri tem ocenijo:
- velikost in razširjenost primarnega tumorja,
- prizadetost regionalnih bezgavk,
- morebitno prisotnost oddaljenih metastaz.
Določitev stadija bolezni je ključna za načrtovanje zdravljenja in izbiro najprimernejšega terapevtskega pristopa.Pomembna vprašanja, ki jih lahko zastavite zdravniku:
Ko bolnik izve za diagnozo, se pogosto pojavi veliko vprašanj in skrbi. Pomaga, če si vprašanja pripravite vnaprej in jih zapišete. Na pregled lahko pridete tudi z bližnjo osebo, ki vam lahko pomaga pri razumevanju informacij in podpori.
- Kakšno vrsto raka imam in kje točno se nahaja?
- V katerem stadiju je bolezen in ali se je rak razširil?
- Katere dodatne preiskave bom potreboval/-a?
- Kakšne so možnosti zdravljenja v mojem primeru?
- Ali bo zdravljenje vključevalo več različnih načinov zdravljenja (npr. obsevanje, kemoterapijo ali operacijo)?
- Kakšni so možni neželeni učinki zdravljenja?
- Kako bo zdravljenje vplivalo na moje vsakdanje življenje?
- Kako pogosto bodo potrebni kontrolni pregledi po končanem zdravljenju?
- Kje lahko dobim dodatne informacije ali podporo?
| 
Foto: Dreamstime |
Pogovor z zdravnikom vam lahko pomaga bolje razumeti bolezen, možnosti zdravljenja in načrt nadaljnje obravnave.
Kako poteka zdravljenje raka analnega kanala?
Zdravljenje raka analnega kanala je odvisno od stadija bolezni, velikosti tumorja, prizadetosti bezgavk, morebitnih oddaljenih zasevkov ter splošnega zdravstvenega stanja bolnika. Zdravljenje načrtuje multidisciplinarni tim strokovnjakov, ki vključuje internistične onkologe, radioterapevte, kirurge, radiologe in druge specialiste. Cilj zdravljenja je odstraniti ali uničiti rakave celice ter, kadar je mogoče, ohraniti normalno delovanje analnega kanala in sfinktra.
Kemoradioterapija
Sočasno zdravljenje z obsevanjem in kemoterapijo je standardno zdravljenje večine bolnikov z lokaliziranim ali lokalno napredovalim rakom analnega kanala. Radioterapija uničuje rakave celice v tumorju in bezgavkah, kemoterapija pa poveča občutljivost tumorja na obsevanje. Najpogosteje uporabljena kombinacija zdravil vključuje mitomicin C in 5-fluorouracil ali kapecitabin. Ta način zdravljenja omogoča visoko stopnjo lokalne kontrole bolezni in pogosto omogoča ohranitev analnega sfinktra.
Radioterapija (obsevanje)
Radioterapija predstavlja ključni del zdravljenja raka analnega kanala. Obsevanje zajema primarni tumor in regionalne bezgavke. Skupni odmerek obsevanja je običajno med 50 in 60 Gy, odvisno od velikosti tumorja in stadija bolezni. Sodobne tehnike, kot sta intenzitetno modulirana radioterapija (IMRT) in slikovno vodena radioterapija (IGRT), omogočajo natančnejšo usmeritev obsevanja in zmanjšujejo poškodbe okoliških tkiv ter neželene učinke zdravljenja.
Kirurško zdravljenje
Kirurško zdravljenje se uporablja predvsem pri zelo zgodnjih tumorjih ali kadar se bolezen po zdravljenju ponovi oziroma se tumor ne odzove dovolj na kemoradioterapijo. Pri manjših tumorjih analnega roba je včasih možna lokalna odstranitev tumorja. V primeru ponovitve bolezni ali trdovratnega tumorja je lahko potrebna večja operacija, imenovana abdominoperinealna resekcija, pri kateri odstranijo analni kanal in danko ter naredijo trajno kolostomo.
Sistemsko zdravljenje pri razširjeni bolezni
Če se bolezen razširi v oddaljene organe, uporabimo sistemska zdravila, ki delujejo po celem telesu.
- Kemoterapija: pri metastatski bolezni se pogosto uporablja kombinacija zdravil, kot sta karboplatin in paklitaksel, ki lahko upočasnita napredovanje bolezni.
- Imunoterapija: novejša oblika zdravljenja, ki spodbuja imunski sistem, da prepozna in uniči rakave celice. Uporablja se predvsem pri bolnikih z napredovalo boleznijo po neuspešni kemoterapiji ali v kombinaciji s kemoterapijo.
Neželeni učinki zdravljenja
Med zdravljenjem se lahko pojavijo različni neželeni učinki, kot so utrujenost, prebavne težave, bolečine ali spremembe v krvni sliki. Večina teh težav je začasnih in jih je mogoče obvladovati z ustrezno podporno terapijo.
Spremljanje po zdravljenju
Po končanem zdravljenju so pomembni redni kontrolni pregledi. Ti običajno vključujejo klinični pregled ter po potrebi slikovne preiskave. Spremljanje omogoča pravočasno odkrivanje morebitne ponovitve bolezni in obravnavo poznih neželenih učinkov zdravljenja.
Ostale zloženke:
Avtorji publikacije: prof. dr. Janja Ocvirk, dr. med, izr. prof. dr. Martina Reberšek, dr. med., izr. prof. dr. Tanja Mesti, dr. med., 2025, Onkološki inštitut Ljubljana
Projekt so podprli: